is_tag
- is_tag
- سایت تفریحی و تاریخی کوروش بزرگ : همه چیز درباره بیماری آرتریت روماتوئید
- سایت تفریحی و تاریخی کوروش بزرگ : مبتلا شدن پردیس افکاری بازیگر سینما به بیماری سرطان
- سایت تفریحی و تاریخی کوروش بزرگ : همه چیز درباره بیماری مالاریا
- سایت تفریحی و تاریخی کوروش بزرگ : پایان بیماری های روانی با کمک روانشناس شیراز
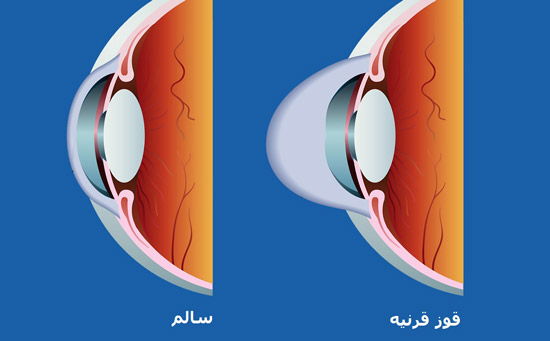
- سایت تفریحی و تاریخی کوروش بزرگ : دانستنی هایی درباره بیماری قوز قرنیه
- سایت تفریحی و تاریخی کوروش بزرگ : دلیل و درمان بیماری پوستی پیتریازیس روزه آ
- سایت تفریحی و تاریخی کوروش بزرگ : مارال فرجاد در صفحه اینستاگرامش خبر از شکست بیماری سرطانش داد